Program profilaktyki i edukacji zdrowotnej w firmie:
Spis treści
- Wstęp
- Analiza ryzyka w miejscu pracy – priorytetowe obszary (etap 1)
- Planowanie działania edukacyjne i profilaktyczne (etap 2)
- Opis choroby, ocena ryzyka i narażenia
- Cel programu zdrowotnego
- Cele szczegółowe
- Oczekiwane efekty
- Adresaci programu
- Planowane działania organizacyjne (etap 2)
- Komunikacja o programie
- Stworzenie zespołu odpowiedzialnego za zespół
- Wybrany realizator programu
- Czas trwania programu
- Sposób finansowania
- Koszty związane z realizacją programu
- Etap wdrożenia w miejscu pracy
- Ocena efektywności programu
- Literatura
Wstęp
Odpowiedzialność pracodawcy za zdrowie pracownika jest kluczowym aspektem współczesnego zarządzania zasobami ludzkimi. Obecnie rynki pracy przeżywają transformację i coraz większą rolę odgrywa dbałość właśnie o ten aspekt. Zgodnie z art. 207 § 2 Kodeksu pracy, pracodawca jest zobowiązany chronić zdrowie i życie pracowników, zapewniając im bezpieczne i higieniczne warunki. Odpowiedzialność za zdrowie pracownika to nie jednak tylko kwestia przestrzegania prawa. To także powinność etyczna budowania dobrych relacji międzyludzkich w miejscu pracy. W obecnie funkcjonującym dość dynamicznym środowisku biznesowym troska o zdrowie pracowników zyskuje na znaczeniu i staje się kluczowym elementem strategii przedsiębiorstw. Działania z zakresu ochrony zdrowia powinny być integralną częścią strategii zarządzania organizacjami, niezależnie od tego, czy mówimy o wielkich korporacjach czy o przedsiębiorstwach sektora MŚP.
Pierwszym element odpowiedzialności jest dostarczenie pracownikowi bezpiecznego środowiska pracy, pozbawionego zagrożeń zdrowotnych; przestrzeganie norm bezpieczeństwa, dostosowywanie stanowisk pracy do specyfiki zawodu, prowadzenie regularnych przeglądów i szkoleń z zakresu BHP. Drugim elementem odpowiedzialności jest z kolei opieka zdrowotna nad pracownikami. Pracodawca powinien oferować dostęp do badań profilaktycznych, szczepień, a także wspierać pracowników, gdy doświadczają chorób zawodowych. Promowanie programów wellness czy zachęcanie do zdrowego stylu życia to dodatkowe działania, które wpływają na ogólny dobrostan pracowników. W przypadku sytuacji stresujących czy konfliktów w miejscu pracy, pracodawca ponosi również odpowiedzialność za wsparcie psychologiczne pracowników. Tworzenie zdrowej atmosfery pracy i promowanie równowagi między życiem zawodowym a prywatnym to kluczowe aspekty dbałości o ich dobrostan i przeciwdziałanie wypaleniu zawodowemu. Naruszenie powyższych standardów przez pracodawcę może skutkować zarówno utratą zaufania i lojalności pracowników jak i sankcjami prawno-finansowymi.
Zaangażowanie w zdrowie pracowników, zapewnienie im optymalnej ochrony i dostępu do świadczeń jest istotnym elementem zrównoważonego rozwoju, odpowiedzialnego inwestowania i przynosi wiele, wielopłaszczyznowych korzyści. Z punktu widzenia pracodawcy prowadzenie systematycznych działań prozdrowotnych: pomaga obniżyć wskaźnik absencji wynikających z chorób, a co za tym idzie zmniejsza koszty związane z absencją i leczeniem chorób i przekłada się na oszczędności dla firmy. Zdrowi pracownicy są bardziej produktywni, mają więcej energii i są bardziej zmotywowani. Dbanie o zdrowie załogi zwiększa jej zadowolenie z pracy i lojalność wobec firmy. Firmy dbające o zdrowie zatrudnionych budują pozytywny wizerunek, co może przyciągać zarówno nowe talenty jak i nowych klientów. Angażując się w tego typu projekty, pracodawca tworzy zarówno odpowiednie warunki pracy i zapewnia ciągłość swojej biznesowej działalności. Coraz więcej firm włącza więc te obszary w swoją strategię ESG (Environment, Social, Governance) znacznie wykraczając poza zobowiązania prawne. ESG stało się dziś kluczowym narzędziem dla inwestorów, którzy chcą uwzględnić aspekty zrównoważonego rozwoju i społecznej odpowiedzialności przedsiębiorstw przy podejmowaniu decyzji inwestycyjnych. Świadomi, odpowiedzialni pracodawcy dbają̨ o zdrowie pracowników na równi z ich rozwojem i kompetencjami. Angażując się w profilaktykę̨ zdrowotną wpływają nie tylko na podniesienie jakości życia osób zatrudnionych, ale także ich rodzin, a to z kolei przekłada się na zdrowie społeczności lokalnych, a w efekcie także całego społeczeństwa.
Wiele międzynarodowych organizacji zaleca pracodawcom inwestowanie w zdrowie pracowników jako środek do poprawy efektywności i redukcji kosztów zdrowotnych, są w wśród nich m.in: Światowa Organizacja Zdrowia (WHO), Międzynarodowa Organizacja Pracy (ILO), Organizacja Narodów Zjednoczonych (ONZ) – Cel Zrównoważonego Rozwoju nr 3 (SDG 3) dotyczący dobrego zdrowia i jakości życia zachęca do promowania zdrowia w miejscu pracy, Organizacja Współpracy Gospodarczej i Rozwoju (OECD), Międzynarodowa Federacja Stowarzyszeń Zarządzania Zasobami Ludzkimi (WFPMA), Globalna Inicjatywa na Rzecz Zdrowia w Miejscu Pracy (GWHI). W bieżącej perspektywie finansowej 2021- 2027 także Komisja Europejska kładzie duży nacisk na eliminowanie czynników ryzyka w miejscu pracy, zwracając szczególną uwagę na takie obszary jak: choroby zakaźne, choroby cywilizacyjne i choroby układu ruchu – jako priorytetowe, ponieważ to właśnie one mają ogromny wpływ na zdrowie i dobrostan pracowników oraz na ogólną efektywność gospodarczą i produktywność.
Niższe koszty absencji chorobowych
Prowadzenie systematycznych działań prozdrowotnych pomaga obniżyć wskaźnik absencji wynikających z chorób. Mniejsza absencja to mniejsze koszty związane z leczeniem i zastępstwami.
Przeciętna dzienna wysokość zasiłku w 2020 roku wynosiła 96,34 zł, w 2021 roku 101,74 zł, natomiast w 2022 roku już 108,22 zł dziennie. W przypadku pracowników wysoko wykwalifikowanych koszty te są wielokrotnie wyższe.
Rentowny biznes
Mniejsze koszty związane z absencją i leczeniem chorób przekładają się na oszczędności dla firmy. Lepszy stan zdrowia to większe zaangażowanie, bardziej efektywna praca i wyższa produktywność zespołu. Profilaktyczne programy zdrowotne wpisują się w czynniki według których tworzone są ratingi i pozafinansowa ocena przedsiębiorstw. Ochrona zdrowia pracowników jest elementem strategii ESG.
Lojalny i zdrowy zespół
Profilaktyczne programy zdrowotne mogą zmniejszyć ryzyko absencji chorobowej, chorób zawodowych i chorób związanych z pracą. Troska o zdrowie pracowników wpływa na większe zadowolenie z pracy, lojalność i motywację.
Lepsza reputacja firmy
Dbanie o dobre warunki pracy i zdrowie pracowników motywuje i przyciąga do firmy nowe talenty. Zaangażowanie w dbanie o zdrowie zatrudnionych osób wpływa na lepsze postrzeganie firmy wśród klientów, partnerów biznesowych i społeczności lokalnych.
Istnieje szereg możliwości finansowania programów profilaktycznych w tym m.in.: zasoby własne, współfinansowanie, np. firma dopłaca pracownikowi określoną kwotę do realizacji świadczenia, środki z funduszu socjalnego, programy zewnętrzne i finansowanie zewnętrzne, np. programy finansowane ze środków Unii Europejskiej. Poszukaj rozwiązania, które będzie optymalne dla twojej organizacji.
1. ANALIZA RYZYKA W MIEJSCU PRACY – PRIORYTETOWE OBSZARY
Analiza ryzyka w miejscu pracy to kluczowy element zarządzania bezpieczeństwem i higieną pracy (BHP). Identyfikacja potencjalnych zagrożeń zdrowotnych lub psychospołecznych, jakie mogą występować w Twojej firmie w związku z formą realizowania codziennych obowiązków przez Twoich pracowników to podstawa dalszych, uzasadnionych i skutecznych działań. Dzięki wypełnionej ankiecie poznałeś spersonalizowany profil ryzyka oraz rekomendacji działań, które mogą zostać podjęte w celu profilaktyki zdrowotnej, edukacji czy efektywnego dostosowania warunków pracy. Skupienie się na priorytetowych obszarach, takich jak choroby zakaźne, choroby cywilizacyjne oraz choroby układu ruchu, pozwala skutecznie minimalizować największe zagrożenia i zapewniać lepsze warunki pracy. Choroby zakaźne, choroby cywilizacyjne i choroby układu ruchu są priorytetowe do ochrony z kilku kluczowych powodów:
Choroby zakaźne
- Szybkie rozprzestrzenianie się: choroby zakaźne, takie jak COVID-19, mogą szybko rozprzestrzeniać się w środowisku pracy, zarażając wielu pracowników w krótkim czasie.
- Wysokie koszty społeczne i ekonomiczne: wybuch epidemii w miejscu pracy może prowadzić do znacznych kosztów związanych z absencją pracowników, koniecznością kwarantanny, a także leczeniem chorych.
- Bezpieczeństwo i zdrowie pracowników: zapewnienie bezpiecznych warunków pracy, wolnych od ryzyka zakażeń, jest podstawowym obowiązkiem pracodawcy, a także kluczowym elementem ochrony zdrowia publicznego.
Choroby cywilizacyjne
- Wzrost liczby przypadków: choroby cywilizacyjne, takie jak cukrzyca, otyłość czy choroby serca, stają się coraz bardziej powszechne z powodu siedzącego trybu życia, niewłaściwej diety i braku aktywności fizycznej.
- Wpływ na produktywność: pracownicy cierpiący na te choroby często mają obniżoną produktywność, częściej przebywają na zwolnieniach lekarskich i mogą wymagać kosztownego leczenia.
- Długoterminowe skutki zdrowotne: choroby cywilizacyjne często prowadzą do poważnych, długoterminowych problemów zdrowotnych, które wpływają na jakość życia pracowników.
Choroby układu ruchu
- Wysoka prewencja: problemy z kręgosłupem, stawami i mięśniami są jednymi z najczęstszych dolegliwości zdrowotnych wśród pracowników, zwłaszcza tych wykonujących prace fizyczne lub siedzące.
- Ból i dyskomfort: choroby układu ruchu powodują ból i dyskomfort, co może prowadzić do zmniejszenia produktywności i absencji w pracy.
- Dostosowanie stanowisk pracy: ergonomiczne dostosowanie stanowisk pracy i edukacja pracowników w zakresie właściwej postawy i technik pracy mogą znacząco zmniejszyć ryzyko tych chorób.
Priorytetowe traktowanie ww. obszarów ma na celu zapewnienie lepszych warunków pracy, poprawę zdrowia i dobrostanu pracowników oraz zmniejszenie kosztów związanych z absencją i leczeniem chorób.
CHOROBY ZAKAŹNE –
Ocena ryzyka zawodowego: narażenie na choroby zakaźne w miejscu pracy jest wysokie m.in. ze względu na: bliski kontakt pomiędzy pracownikami, dzielenie wspólnych przestrzeni takie jak: toalety, kuchnie, stołówki, sale konferencyjne; niewystarczającą wentylację w biurach i innych zamkniętych przestrzeniach, co może prowadzić do gromadzenia się patogenów w powietrzu, co zwiększa ryzyko zakażeń drogą kropelkową; brak regularnego mycia rąk, niedokładne czyszczenie wspólnych powierzchni i sprzętu; częste przemieszczanie się i podróże służbowe; brak odpowiednich procedur bezpieczeństwa takich jak regularne dezynfekcje i monitorowanie zdrowia pracowników.
Środki ograniczające ryzyko: środki ochrony osobistej, przestrzeganie zasad higieny, edukacja pracowników – świadomość ryzyka, wiedza o zagrożeniu i skutkach zdrowotnych. Szczepienia ochronne, które są najskuteczniejszą metodą zapobiegania chorobom zakaźnym.
Wdrożenie tych środków w miejscu pracy może znacząco ograniczyć ryzyko rozprzestrzeniania się chorób zakaźnych i poprawić bezpieczeństwo oraz zdrowie pracowników.
CHOROBY CYWILIZACYJNE –
Ocena ryzyka zawodowego: narażenie na choroby cywilizacyjne w miejscu pracy jest wysokie ze względu na różnorodne czynniki związane z nowoczesnym stylem życia oraz warunkami pracy. Choroby cywilizacyjne, takie jak choroby serca, cukrzyca, otyłość i nadciśnienie, są często powiązane z czynnikami środowiskowymi, behawioralnymi oraz psychospołecznymi. Głównymi czynnikami wpływającymi na wysokie narażenie na te choroby są: brak ruchu i długie godziny pracy przy biurku, stres i presja zawodowa, nieodpowiednie nawyki żywieniowe, problemy ze snem, nieregularne i długie godziny pracy, nieergonomiczne stanowiska pracy, niewystarczająca lub brak przestrzeni do aktywności fizycznej takiej jak siłownie, bieżnie do biegania lub rowerowe, brak wiedzy na temat możliwości wykonywania i brak wykonywania badań profilaktycznych.
Środki ograniczające ryzyko: ograniczenie ryzyka chorób cywilizacyjnych w miejscu pracy wymaga kompleksowego podejścia, które obejmuje zmiany w organizacji pracy, promocję zdrowego stylu życia oraz zapewnienie odpowiednich warunków fizycznych i psychologicznych: zapewnienie infrastruktury do ćwiczeń, przerwy na ruch, programy wellness, oferowanie zdrowych, zrównoważonych posiłków w stołówkach pracowniczych, instalacja automatów z przekąskami i napojami o niskiej zawartości cukru i tłuszczu, edukacja żywieniowa, redukcja stresu i promowanie zdrowia psychicznego, elastyczne godziny pracy, praca zdalna, unikanie nadgodzin, organizowanie regularnych badań zdrowotnych takich jak pomiary ciśnienia krwi, poziomu cukru we krwi, cholesterolu oraz testy na wykrywanie wczesnych objawów chorób cywilizacyjnych, badania przesiewowe, angażowanie pracowników w tworzenie i wdrażanie programów zdrowotnych, aby lepiej odpowiadały ich potrzebom, zaangażowanie Zarządu i dawanie przykładu.
CHOROBY UKŁADY RUCHU –
Ocena ryzyka zawodowego: narażenie na choroby układu ruchu w miejscu pracy jest wysokie ze względu na różne czynniki związane z fizycznymi obciążeniami, ergonomicznymi warunkami oraz stylami pracy. Choroby układu ruchu, takie jak bóle pleców, bóle kręgosłupa są często wynikiem długotrwałego obciążenia mięśniowo-szkieletowego. Czynniki wpływające na wysokie narażenie na te choroby to: praca biurowa i długotrwałe siedzenie przy biurku, niewłaściwa wysokość biurka i krzesła, brak odpowiedniego wsparcia dla pleców i niewłaściwe ustawienie monitora, wykonywanie powtarzalnych ruchów, praca wymagająca powtarzalnych ruchów, brak przerw na odpoczynek, wysoki poziom stresu prowadzący do napięcia mięśni, niewłaściwe nawyki związane z postawą ciała, takie jak pochylanie się nad biurkiem, mogą prowadzić do chronicznych problemów z kręgosłupem, niewystarczająca edukacja na temat ergonomii i prawidłowego ustawienia stanowiska pracy.
Środki ograniczające ryzyko: przeprowadzenie ankiety oceniającej świadomość pracowników i edukacja na temat znaczenia aktywności fizycznej, ergonomii oraz zapobiegania bólom mięśniowo-szkieletowym, dostosowanie miejsca pracy, organizowanie programów wellness, takich jak zajęcia fitness, joga czy stretching, zachęcanie do regularnych przerw na krótki spacer, rozciąganie lub proste ćwiczenia fizyczne w ciągu dnia roboczego, zapewnienie dostępu do siłowni, bieżni do biegania, rowerów stacjonarnych lub innych form aktywności fizycznej w miejscu pracy, regularne szkolenia dla pracowników dotyczące prawidłowej postawy, ustawienia stanowiska pracy oraz technik bezpiecznego podnoszenia i przenoszenia ciężarów, analiza procesów roboczych w celu zminimalizowania powtarzalnych ruchów i obciążeń fizycznych, rotacja zadań, zapewnienie dostępu do usług wsparcia psychologicznego i doradztwa dla pracowników, aby zarządzać stresem, który może wpływać na napięcie mięśniowe, organizowanie regularnych badań zdrowotnych, w tym ocen postawy i analizy ryzyka urazów mięśniowo-szkieletowych, śledzenie i ocenianie dolegliwości związanych z układem ruchu, aby szybko identyfikować i reagować na objawy problemów zdrowotnych.
2. PLANOWANE DZIAŁANIA EDUKACYJNE I PROFILAKTYCZNE
Dobrze zaplanowany program to optymalne wykorzystanie dostępnych zasobów, narzędzi i kanałów dotarcia do pracowników. Nie mniej ważne: zdobądź poparcie pracowników. Warto umożliwić pracownikom aktywne uczestniczenie w kształtowaniu swojego zdrowia i postawić na edukację. Skup się na podnoszeniu świadomości pracowników dotyczącej korzyści płynących z dbałością o zdrowie oraz pokaż im gdzie mogą otrzymać informacje i odpowiedzi na ewentualne pytania. Zrozumienie, że profilaktyka to inwestycja we własną przyszłość, z pewnością przełoży się na większe zainteresowanie aktywnym skorzystaniem z oferowanych działań.
a. Opis choroby, ocena ryzyka i narażenia
Choroby zakaźne
- Choroby zakaźne, takie jak pneumokoki, COVID-19, grypa, Kleszczowe Zapalenie Mózgu, stanowią poważne zagrożenie w miejscach pracy. Ich obecność może prowadzić do znacznej absencji pracowników, co bezpośrednio wpływa na ich produktywność i efektywność.
- Średnia, ponad tygodniowa nieobecność pracownika z powodu chorób zakaźnych może wpłynąć na finanse firmy i destabilizację w miejscu pracy. Na koszty absencji składają się: wynagrodzenie pracownika, koszty zastępstwa, spadek produktywności, koszty administracyjne, wpływ na morale i wydajność zespołu.
- Potencjalne straty biznesowe są ogromne.
- W Polsce każda choroba zakaźna, o ile ma związek z pracą, może być uznana za chorobę zawodową.
- Pandemia choroby COVID-19 pokazała, jak groźne mogą być choroby zakaźne. W latach 2020-2022 spowodowała kryzys gospodarczy, w tym największą światową recesję od czasów wielkiego kryzysu.
- Z kolei grypa według danych Narodowego Instytutu Zdrowia Publicznego w pierwszym tygodniu stycznia 2023 roku była przyczyną 306,6 tys. zachorowań. W porównaniu do 60,8 tys. w 2022 roku to ogromny wzrost.
- W 2023 roku według danych ZUS-u z powodu chorób układu oddechowego, w tym ostrych zakażeń górnych dróg oddechowych, zarejestrowano 6,8 mln zaświadczeń lekarskich na łączną liczbę 34,3 mln dni absencji chorobowej. Stanowiło to 30,8% ogółu liczby wystawionych zaświadczeń oraz 14,5% ogółu liczby dni absencji chorobowej.
- W 2023 roku najczęstszą przyczyną absencji były choroby układu oddechowego. Jak wynika z danych ZUS-u, przeciętna długość zwolnienia wynosiła 10 dni.
Zachęcamy Państwa do wdrożenia programów profilaktycznych, które skupiają się na szczepieniach i podniesieniu świadomości. Jest to inwestycja, która przynosi korzyści ekonomiczne, zdrowotne i wizerunkowe. Z ekonomicznego punktu widzenia szczepienia mogą znacząco zmniejszyć absencję w pracy, co przekłada się na oszczędności i zwiększoną produktywność. Badania wykazują, że każda złotówka wydana na profilaktykę chorób zakaźnych może zaoszczędzić nawet 3 zł na kosztach związanych z nieobecnością pracownika.
Pneumokoki
- Szkodliwy czynnik biologiczny z 2. grupy zagrożenia, wytwarza toksyny, powoduje inwazyjną chorobę pneumokokową1.
- Mogą powodować chorobę zawodową.
- Ryzyko inwazyjnej choroby pneumokokowej rośnie po 50. roku życia2.
- 97,9% przypadków inwazyjnej choroby pneumokokowej wymaga leczenia szpitalnego3.
- Pneumokoki coraz częściej stają się oporne na antybiotyki.
- Choroby serca i płuc, palenie tytoniu i nadużywanie alkoholu zwiększa ryzyko choroby.
- Ocena ryzyka zawodowego: ciężkość następstw – zagrożenie może powodować choroby, które są przyczyną ciężkich i stałych dolegliwości lub nawet śmierci.
- Narażenie zawodowe: pracownicy podmiotów leczniczych4, spawacze5, pracownicy narażeni na czynniki o działaniu drażniącym i pyły nieorganiczne, pracownicy pracujący w bliskim kontakcie ze współpracownikamilub ogółem społeczeństwa6.
- Środki ograniczające ryzyko – szczepienia, środki ochrony osobistej, przestrzeganie zasad higieny, świadomość ryzyka, wiedza o zagrożeniu i skutkach zdrowotnych.
Covid-19
- Szkodliwy czynnik biologiczny z 3. grupy zagrożenia1, powoduje:
- ostrą niewydolność oddechową,
- włóknienie płuc2,
ale także: - objawy neurologiczne, ból głowy, nudności, zaburzenia węchu i smaku, uczucie splątania, zaburzenia świadomości, a w ciężkich przypadkach choroby mózgowo-naczyniowe, biegunkę, wymioty,
- ostre uszkodzenia nerek,
- ostrą niewydolność serca,
- „zespół pocowidowy” – post covid, long covid3.
- Ocena ryzyka zawodowego: ciężkość następstw – zagrożenie może powodować choroby, które są przyczyną ciężkich i stałych dolegliwości lub nawet śmierci.
- Może powodować chorobę zawodową (w Polsce w latach 2020-2022 orzeczono 2059 przypadków zawodowych COVID-19).
- Narażenie zawodowe: pracownicy podmiotów leczniczych, pracownicy pracujący w bliskim kontakcie ze współpracownikami lub ogółem społeczeństwa (barmani, kelnerzy, konserwatorzy żywności, konduktorzy, stewardzi, opiekunowie dzieci, nauczyciele przedszkoli i szkół, kierowcy autobusów, tramwajów i taksówek itp.)4, 5.
Kleszczowe zapalenie mózgu (KZM)
- Szkodliwy czynnik biologiczny z 3. grupy zagrożenia1 powoduje kleszczowe zapalenie mózgu, które należy do najczęściej rozpoznawanych neuroinfekcji wirusowych w Polsce. Prowadzi do uszkodzenia tkanki nerwowej2.
- Każdego roku w Polsce choruje 200-300 osób – wszystkie przypadki wymagały leczenia szpitalnego.
- Może prowadzić do niebezpiecznych powikłań neurologicznych i psychiatrycznych wymagających długotrwałego leczenia i rehabilitacji.
- Zachorowania dotyczą wszystkich grup wiekowych.
- Nie ma skutecznego leku – szczepienie jest jedynym skutecznym sposobem ochrony przed zachorowaniem i powikłaniami3.
- Ocena ryzyka zawodowego: ciężkość następstw – zagrożenie może powodować choroby, które są przyczyną ciężkich i stałych dolegliwości lub nawet śmierci.
- Może powodować chorobę zawodową.
- Narażenie zawodowe: osoby zawodowo narażone na ryzyko ukąszenia przez kleszcze to przede wszystkim: pracownicy eksploatacji lasu, rolnicy, pracownicy straży leśnej, zbieracze runa leśnego, straż graniczna, pracownicy zieleni miejskiej, pracownicy podróżujący w kraju i poza nim w regionach uznanych za endemiczne, jeśli aktywności podejmowane w trakcie wykonywania pracy niosą ze sobą ryzyko pokłucia przez kleszcze.
- Zachorowania na KZM występują w całej Polsce, dlatego cały jej obszar powinien być traktowany jako zagrożony wystąpieniem Kleszczowego Zapalenia Mózgu.
Wirus grypy typu A, B i C
- Szkodliwy czynnik biologiczny z 2. grupy zagrożenia1 powoduje grypę, która jest ostrą chorobą zakaźną.
- Zwykle objawy powodują absencję 7-14 dni, według danych Narodowego Instytutu Zdrowia Publicznego w pierwszym tygodniu stycznia 2023 roku liczba zachorowań wyniosła 306,6 tys. w porównaniu do 60,8 tys. w 2022 roku.
Ciężki przebieg grypy to m.in. zapalenie płuc i oskrzeli, zapalenie ucha środkowego, zapalenie mięśnia sercowego i osierdzia, zaostrzenie istniejących chorób przewlekłych, powikłania neurologiczne2. - W Polsce, w zależności od sezonu, rejestruje się od kilkuset tysięcy do kilku milionów zachorowań i podejrzeń zachorowań na grypę.
- Według Światowej Organizacji Zdrowia (WHO) grypa należy do najczęstszych zawodowych infekcji wśród pracowników ochrony zdrowia3.
- Ocena ryzyka zawodowego: ciężkość następstw – zazwyczaj przebieg łagodny, ale powikłania mogą powodować choroby, które są przyczyną ciężkich i stałych dolegliwości lub nawet śmierci.
- W Polsce nie rozpoznawano grypy jako choroby zawodowej, ale może być za taką uznana (podobnie jak COVID-19).
- Narażenie zawodowe: pracownicy podmiotów leczniczych, pracownicy pracujący w bliskim kontakcie ze współpracownikami lub ogółem społeczeństwa.
- Środki ograniczające ryzyko: szczepienia, środki ochrony osobistej, przestrzeganie zasad higieny, świadomość ryzyka, wiedza o zagrożeniu i skutkach zdrowotnych. Szczepienia zmniejszają ryzyko hospitalizacji z powodu grypy o 51,9%4.
Meningokoki
- Szkodliwy czynnik biologiczny z 2. grupy zagrożenia, powoduje inwazyjną chorobę meningokokową (IChM).
- Przebiega najczęściej jako zapalenie opon mózgowo-rdzeniowych i/lub posocznica (zwana potocznie sepsą)1.
- Ocena ryzyka zawodowego: ciężkość następstw – zagrożenie może powodować choroby, które są przyczyną ciężkich i stałych dolegliwości lub nawet śmierci.
- Meningokoki mogą powodować chorobę zawodową.
- Narażenie zawodowe: pracownicy podmiotów leczniczych (dużych szpitalnych oddziałów ratunkowych, oddziałów intensywnej terapii, oddziałów zakaźnych) i pracownicy laboratorium z bliskim kontaktem z chorym lub materiałem zakaźnym, pracownicy przebywający w zbiorowiskach (przedszkolach, żłobkach, domach studenckich, internatach, koszarach), osoby podróżujące2, 3, 4.
Choroby cywilizacyjne
- Choroby przewlekłe, które są największym problemem XXI wieku, stanowią znaczne obciążenie finansowe zarówno systemów opieki zdrowotnej, jak i pracodawców krajów rozwiniętych.
- Są spowodowane zmianą stylu życia związaną z urbanizacją, pracą siedzącą, sposobem odżywiania, niską aktywnością fizyczną i stresem1.
- Wśród chorób cywilizacyjnych znaczące miejsce zajmują choroby układu krążenia (zwłaszcza nadciśnienie tętnicze), zaburzenia metaboliczne (m.in. otyłość, insulinooporność i cukrzyca), niektóre choroby nowotworowe (tytoniozależne – np. rak płuca, hormonozależne związane m.in. z otyłością i stresem – np. rak piersi), zaburzenia psychiczne (zwłaszcza depresja), bóle głowy, migreny, zespoły bólowe układu ruchu (przede wszystkim dotyczące kręgosłupa), schorzenia o podłożu autoimmnuologicznym2.
- Koszty pośrednie spowodowane chorobami cywilizacyjnymi związane ze spadkiem produktywności w UE oszacowano na 54 miliardy euro3.
- Europejskie firmy ubezpieczeniowe wskazują, że w ciągu najbliższych lat największe koszty będą generować choroby cywilizacyjne.
- Według Światowej Organizacji Zdrowia i Międzynarodowej Organizacji Pracy programy profilaktyczne w miejscu pracy, dotyczące chorób cywilizacyjnych, niosą wymierne korzyści zarówno dla pracodawców, jak i pracowników (zwiększona produktywność i wydajność, a także lepszy stan zdrowia)4.
- Choroby cywilizacyjne to ogromne zagrożenie dla życia i zdrowia człowieka, a dla pracodawcy koszty i utrudnienia organizacyjno-kadrowe w związku z absencją chorobową pracowników, koniecznością rekrutowania nowych pracowników, a także straty związane z pogorszeniem jakości i wydajności pracy osób chorujących.
Cukrzyca typu 2
- Dowody epidemiologiczne pochodzące zarówno z przekrojowych, jak i prospektywnych badań obserwacyjnych – wskazują, że czas spędzony w pozycji siedzącej jest wyraźnym czynnikiem ryzyka szeregu skutków zdrowotnych, w tym cukrzycy typu 2, insulinooporności, śmiertelności z powodu chorób sercowo-naczyniowych, depresji i niektórych rodzajów nowotworów1.
- Standardy Amerykańskiego Towarzystwa Diabetologicznego zalecają, aby każdy przerywał co 30 minut czas spędzany w pozycji siedzącej krótką, co najmniej 3 minutową aktywnością, ponadto wskazują, że miniserie ćwiczeń mogą być szczególnie korzystne dla osób chorych na cukrzycę typu 22.
- Dobrym punktem wyjścia jest praktyczna zasada, od której można zacząć: siedząc, stój, jeśli to możliwe; stojąc, chodź lub, jeśli to możliwe, wykonaj proste ćwiczenia.
- W Polsce już co najmniej 3 mln Polaków choruje na cukrzycę, ale nawet 1 mln spośród nich nie zdaje sobie z tego sprawy, bo wciąż nie ma wykrytej choroby. Z uwagi na powszechność występowania tej choroby cukrzyca nazywana jest chorobą społeczną i cywilizacyjną3.
- 8 na 10 osób nie wie, że ma stan przedcukrzycowy4.
- Badania naukowe wskazują, że interwencja polegająca na zmianie stylu życia zmniejszyła częstość występowania cukrzycy o 58% wśród dorosłych ze stanem przedcukrzycowym5.
- W USA cukrzyca typu 2 generuje koszty na poziomie 176 miliardów dolarów rocznie w postaci bezpośrednich wydatków na leczenie i dodatkowe 69 miliardów dolarów w postaci kosztów pośrednich wynikających z absencji, utraty produktywności i niepełnosprawności, które ponoszą pracodawcy6.
- Diabetes Prevention Programme wykazał, że 7% utrata masy ciała i 150 minut aktywności fizycznej tygodniowo może zmniejszyć częstość występowania cukrzycy typu 2 w ciągu 3 lat o 58% wśród osób ze stanem przedcukrzycowym7.
- Skuteczną interwencją w miejscu pracy, mającą na celu zmniejszenie ryzyka zachorowania na cukrzycę typu 2 wśród pracowników, jest wieloelementowy program, składający się z obszarów interwencji w działania edukacyjne, interwencje ukierunkowane na zmianę diety i zwiększoną aktywność fizyczną8.
Otyłość
- Nadwaga i otyłość to nieprawidłowe i nadmierne nagromadzenie tłuszczu, które stanowi zagrożenie dla zdrowia9.
- W Polsce z problemem nadmiernej masy ciała zmaga się 62% mężczyzn i 46% kobiet, zaś co piąty Polak jest otyły9.
- Nadwaga i otyłość w polskim społeczeństwie stale przybiera na sile, a największa dynamika wzrostu zaburzeń odżywiania dotyczy dzieci i młodzieży.
- Nieleczona otyłość sprzyja rozwojowi: chorób układu krążenia, cukrzycy typu 2, zespołu metabolicznego, zaburzeń hormonalnych, zwiększa również ryzyko zachorowań na niektóre nowotwory (trzustki, nerek, jelita grubego, prostaty czy raka piersi). Jest przyczyną zwyrodnienia całego układu kostno-stawowego czy nadciśnienia i miażdżycy.
- Szereg badań wskazuje na wyższe koszty pracodawców w związku z otyłością wynikające ze zwiększonej absencji chorobowej i mniejszej produktywności1,10, 11.
- Badania wskazują, że czas spędzony w pozycji siedzącej (za biurkiem) w pracy jest powiązany z większym ryzykiem otyłości brzusznej12.
- Programy profilaktyczne ukierunkowane na obniżenie wagi ciała i zwiększenie aktywności fizycznej realizowane w miejscu pracy są skutecznymi działaniami zmniejszającymi ryzyko zdrowotne13.
Migrena
- Choroba przewlekła, charakteryzująca się nawracającymi epizodami bólu głowy i towarzyszącymi objawami,w tym dowolną kombinacją bólu, wrażliwości na światło, dźwięk i rzadziej węch i dotyk, nudności lub wymioty1, 2.
- Szczyt zachorowań to grupa wiekowa 30–394, czyli najlepsze lata aktywności zawodowej.
- W 2022 roku według raportu ZUS-u migrena znalazła się w rankingu 10 jednostek chorobowych generujących największą liczbę zaświadczeń lekarskich jednodniowych wystawionych z tytułu choroby własnej. Stanowiła 1,8% wszystkich zwolnień w przypadku kobiet.
- W dużym badaniu przeprowadzonym w jednym z hiszpańskich szpitali, w 2022 roku oszacowano koszty bezpośrednie i pośrednie, jakie generują pracownicy chorujący na migrenę. W badaniu wzięło udział 667 pracowników. Ogólne straty ekonomiczne szpitala oszacowano na 439 848,90 EUR miesięcznie w wyniku wykorzystania zasobów opieki zdrowotnej w miejscu pracy (136 028 EUR miesięcznie), natomiast dodatkowo oszacowano koszty pośrednie (czyli koszty absencji + obniżonej wydajności w pracy – prezenteizmu) na 303 820,90 EUR miesięcznie. Stan zdrowia 110 pracowników odpowiadał za połowę kosztów pośrednich (165 017,2 EUR na miesiąc)5.
- Oszacowano korzyści z zaangażowania się pracodawców w programy profilaktyczne związane z epizodami bólu głowy. W ramach programu uczestnicy otrzymali jedną konsultację telemedyczną w celu ustalenia diagnozy migreny lub wysokiego prawdopodobieństwa wystąpienia migreny oraz 6 sesji zindywidualizowanego telecoachingu prowadzonego przez wyspecjalizowaną pielęgniarkę w celu optymalizacji leczenia migreny i edukacji dotyczącej stylu życia ograniczającego epizody bólu głowy. Analiza kosztów wykazała, że uczestnicy zyskali średnio 10,8 dni roboczych w roku, które wcześniej tracili z powodu migreny, co przełożyło się na dodatni zwrot z inwestycji na poziomie 490%. Wzrosła także wydajność w pracy6.
Nadciśnienie
- Absencja chorobowa z powodu chorób układu krążenia to 4,4 % dni w strukturze wszystkich przyczyn absencji chorobowej pracowników.
- Umieralność z powodu tych chorób w Polsce należy do najwyższych w Europie.
- Szacuje się, że około 40% osób dorosłych po 25. roku życia choruje na nadciśnienie tętnicze7.
- Na ich rozwój wpływa wiele czynników związanych ze współczesnym stylem życia, m.in.: nieodpowiednia dieta, palenie tytoniu i picie alkoholu, stres czy brak lub niewystarczająca ilość aktywności fizycznej.
- Liczne badania wskazują również na korelację między stresem w pracy a nadciśnieniem8, a także niekorzystnym wpływem pracy siedzącej (np. korzystanie z komputera) na rozwój czynników ryzyka chorób układu krążenia.
- Szacuje się, że pracownicy spędzają w pozycji siedzącej średnio 80 tys. godzin w ciągu całego życia zawodowego9, 10.
- Poprzez wyeliminowanie niewłaściwych nawyków, a także wprowadzenie działań profilaktycznych w miejscu pracy można niewielkim kosztem w dużym stopniu zmniejszyć ryzyko chorób układu krążenia.
Wypalenie zawodowe
- Wypalenie zawodowe stało się jednym z najważniejszych psychospołecznych zagrożeń zawodowych współczesnego społeczeństwa, generującym znaczne koszty dla pracodawców1, 2, 3, 4.
- Ogromny negatywny wpływ wypalenia zawodowego na pracę i życie osobiste pracowników, oddziałujący również na gospodarkę i zdrowie publiczne, skłonił Światową Organizację Zdrowia (WHO) do włączenia tego problemu do 11. rewizji Międzynarodowej Klasyfikacji Chorób (ICD-11) jako zjawisko występujące wyłącznie w kontekście zawodowym5.
- Zespół wypalenia zawodowego jest indywidualną reakcją na chroniczny stres w pracy, który rozwija się stopniowo, powodując zmiany w stanie zdrowia6.
- Z badań wynika, że pracownicy o wyższym poziomie wypalenia zawodowego są bardziej narażeni na różne problemy ze zdrowiem, takie jak: bóle mięśniowo-szkieletowe, choroby układu pokarmowego i układu krążenia, bóle głowy, zwiększona podatność na infekcje, a także bezsenność i chroniczne zmęczenie7, 8.
- Wypalenie zawodowe niebezpiecznie zwiększa poziom kortyzolu we krwi i stanowi niezależny czynnik ryzyka cukrzycy typu 2.
- W USA tylko w grupie lekarzy roczny koszt wypalenia zawodowego oszacowano na ok 4,6 mld dolarów.
- Według raportu „Twój psycholog” i „Just Join IT” z 2022 roku wypalenie zawodowe jest problemem, który w różnym stopniu oraz z różną częstotliwością dotyka 70% pracowników branży IT9.
Choroby układu ruchu
Bóle kręgosłupa
- Dolegliwości i schorzenia mięśniowo-szkieletowe wśród osób dorosłych są powszechne i zaliczane do chorób cywilizacyjnych, stanowiąc poważny problem w populacji ludzi pracujących.
- Szacuje się, że około 20-25% dorosłych Polaków cierpi na różne schorzenia związane z układem ruchu.
- Szacuje się, że około 70-80% dorosłych Polaków doświadcza bólu kręgosłupa w pewnym momencie swojego życia. Na przewlekłe bóle kręgosłupa cierpi około 10-15% populacji dorosłych.
- Do najczęściej występujących dolegliwości zalicza się bóle pleców, szczególnie odcinka lędźwiowego i szyjnego kręgosłupa. Problemy z tą częścią ciała są tak powszechne, że mówi się nawet o epidemii bólu pleców.
- Zarówno pracownik fizyczny, jak i umysłowy poddawany jest działaniu czynników generujących obciążenie układu mięśniowo-szkieletowego.
- Wzrost liczby osób z tymi dolegliwościami często wiąże się z siedzącym trybem życia, brakiem aktywności fizycznej i nieprawidłową postawą.
- Bóle kręgosłupa mogą mieć różne przyczyny, od problemów z dyskami międzykręgowymi, przez zwyrodnienia kręgosłupa, po problemy posturalne i urazy.
- W 2023 r. w Polsce lekarze wystawili 21,9 mln zaświadczeń lekarskich z tytułu choroby własnej osobom ubezpieczonym w ZUS.
- Liczba dni absencji chorobowej z tych zaświadczeń wyniosła 237,3 mln.
- Jak wynika z danych zakładu, w 2023 r. najczęstszą przyczyną absencji chorobowej (w kontekście liczby dni) były choroby układu mięśniowo-szkieletowego i tkanki łącznej – 40,4 mln dni absencji chorobowej, czyli 17 proc. ogółu liczby dni absencji. W statystykach za 2022 rok widzimy odpowiednio 39,1 mln dni i 16,4 proc.
- Koszty chorób układu ruchu dla pracodawców mogą być znaczne i obejmują kilka aspektów:
- Koszty związane z absencją chorobową: pracodawcy ponoszą koszty związane z nieobecnością pracowników, którzy chorują. Mogą to być koszty związane z zastępstwem, nadgodzinami lub innymi rozwiązaniami, które są konieczne, aby utrzymać ciągłość pracy.
- Koszty związane z obniżoną wydajnością: nawet jeśli pracownicy nie są na zwolnieniu, chroniczne bóle kręgosłupa mogą prowadzić do obniżonej wydajności i mniejszej efektywności w pracy. Może to wpływać na jakość wykonywanych zadań i tempo pracy.
- Koszty związane z leczeniem i rehabilitacją: w niektórych przypadkach pracodawcy mogą oferować wsparcie w zakresie leczenia lub rehabilitacji, co wiąże się z dodatkowymi kosztami.
- Koszty związane z odszkodowaniami i rentami: w przypadku poważnych urazów lub przewlekłych schorzeń, które mogą prowadzić do trwałej niezdolności do pracy, pracodawcy mogą ponosić koszty odszkodowań lub rent.
b. Cel programu zdrowotnego
Choroby zakaźne
- Zwiększenie ochrony pracowników przed zachorowaniem i ciężkim przebiegiem inwazyjnej choroby pneumokokowej.
- Zwiększenie ochrony pracowników przed zachorowaniem i ciężkim przebiegiem COVID-19.
- Zwiększenie ochrony pracowników przed zachorowaniem i ciężkim przebiegiem kleszczowego zapalenia mózgu (KZM).
- Zwiększenie ochrony pracowników przed zachorowaniem i ciężkim przebiegiem grypy.
- Zwiększenie ochrony pracowników przed zachorowaniem i ciężkim przebiegiem inwazyjnej choroby meningokokowej.
Choroby cywilizacyjne
- Obniżenie zachorowalności i absencji chorobowej z powodu otyłości i cukrzycy osób objętych programem.
- Promocja zdrowego stylu życia, niepalenia, prawidłowego odżywiania się oraz aktywności fizycznej, także w miejscu pracy, dla przykładu – poprzez wprowadzenie aktywności fizycznej niezwiązanej z ćwiczeniami (non-exercise physical activity NEPA) do dnia pracy – stanie (np. podczas rozmowy przez telefon) lub chodzenie w wolnym/normalnym tempie (np. spacerowe spotkanie).
- Wczesne wykrywanie chorób i czynników ryzyka we współpracy z jednostką podstawową służby medycyny pracy.
- Obniżenie zachorowalności i absencji chorobowej wśród osób objętych programem.
- Wczesne wykrywanie chorób i czynników ryzyka we współpracy z jednostką podstawową służby medycyny pracy.
- Zapobieganie i obniżenie absencji chorobowej z powodu wypalenia zawodowego osób objętych programem.
Choroby układu ruchu
-
Zapobieganie, wczesne wykrywanie oraz skuteczne leczenie schorzeń związanych z układem mięśniowo-szkieletowym. Edukacja pracowników w zakresie ergonomii, promowanie aktywności fizycznej oraz wprowadzenie praktyk, które zmniejszają ryzyko wystąpienia dolegliwości bólowych i urazów.
-
Stworzenie bezpiecznego i dostosowanego do potrzeb stanowiska pracy, co pomaga zminimalizować obciążenia i stres mechaniczny na ciało.
-
Poprawa jakości życia pracowników, zmniejszenie liczby absencji chorobowych oraz zwiększenie ich efektywności i zadowolenia z pracy.
c. Cele szczegółowe
Choroby zakaźne
- Edukacja: zwiększenie wiedzy pracowników o narażeniu na czynnik biologiczny i jego możliwym szkodliwym działaniu, a także o możliwych sposobach ochrony.
- Działania profilaktyczne: realizacja szczepień ochronnych przeciw pneumokokom wśród pracowników.
- Edukacja: zwiększenie wiedzy pracowników o narażeniu na czynnik biologiczny i jego możliwym szkodliwym działaniu, a także o możliwych sposobach ochrony.
- Działania profilaktyczne: realizacja szczepień ochronnych przeciw COVID-19 wśród pracowników.
- Edukacja: zwiększenie wiedzy pracowników o narażeniu na czynnik biologiczny i jego możliwym szkodliwym działaniu, a także o możliwych sposobach ochrony.
- Działania profilaktyczne: realizacja szczepień ochronnych przeciw KZM wśród pracowników.
- Edukacja: zwiększenie wiedzy pracowników o narażeniu na czynnik biologiczny i jego możliwym szkodliwym działaniu, a także o możliwych sposobach ochrony.
- Działania profilaktyczne: realizacja szczepień ochronnych przeciw grypie wśród pracowników.
- Edukacja: zwiększenie wiedzy pracowników o narażeniu na czynnik biologiczny i jego możliwym szkodliwym działaniu, a także o możliwych sposobach ochrony.
- Działania profilaktyczne: realizacja szczepień ochronnych przeciw meningokokom wśród pracowników.
Choroby cywilizacyjne
- Edukacja: zwiększenie świadomości pracowników na temat cukrzycy typu 2 oraz otyłości.
- Działania profilaktyczne: realizacja programu zdrowotnego.
- Edukacja: zwiększenie wiedzy pracowników o narażeniu, a także o możliwych sposobach ochrony.
- Działania profilaktyczne: realizacja programu zdrowotnego.
- Edukacja: zwiększenie wiedzy pracowników na temat objawów i skutków wypalenia zawodowego, a także o możliwych sposobach ochrony.
- Zapobieganie wypaleniu zawodowemu. Promocja zdrowia psychicznego wśród pracowników, co może przyczynić się do zwiększenia ich efektywności pracy i lojalności.
Choroby układu ruchu
- Redukcja ryzyka wystąpienia schorzeń
- Zwiększenie świadomości zdrowotnej
- Wczesne wykrywanie problemów zdrowotnych
- Poprawa warunków pracy
- Rehabilitacja i wsparcie pracowników
d. Oczekiwane efekty:
Choroby zakaźne
- Zmniejszenie absencji chorobowej (zwolnienia 7-14 dni)
- Zwiększenie wiedzy pracowników o profilaktyce chorób zakaźnych
- Zwiększenie liczby zaszczepionych pracowników.
Choroby cywilizacyjne
- Zmniejszenie absencji chorobowej (zwolnienia 7-14 dni)
- Zwiększenie wiedzy pracowników o CHOROBACH CYWILIZACYJNYCH
Choroby układy ruchu
- Zmniejszenie absencji chorobowych
- Zwiększenie satysfakcji i efektywności prac
e. Adresaci programu:
Edukacja
Edukacja dotycząca konkretnych zagrożeń zdrowotnych związanych z pracą, wiekiem, stylem życia, dostępnych środków prewencji to zwiększanie świadomości i zaangażowania. Pracownicy świadomi korzyści zdrowotnych są zaangażowani, bardziej wydajni i lojalni wobec pracodawcy. Ich miejsce pracy zyskuje też dodatkową wartość – czują się w nim ważni i zaopiekowani. Dzięki edukacji zdrowotnej tworzy się zdrowsze i lepsze miejsce pracy. Edukacja jest kluczowym elementem programów profilaktycznych, ale równie ważne są konkretne działania profilaktyczne, które przyczyniają się do zapobiegania zagrożeniom wśród pracowników. W połączeniu te podejścia mogą skutecznie redukować ryzyko wystąpienia wielu problemów w firmie i poprawiać jakość życia zatrudnionych.
Edukacja w obszarze chorób zakaźnych – wszyscy pracownicy firmy
Wybrana grupa do objęcia Programem profilaktyki chorób zakaźnych
- osób przeciwko pneumokokom
- osób przeciwko Covid-19
- osób na KZM
- osób przeciwko grypie
- osób przeciwko meningokokom
Edukacja w obszarze chorób cywilizacyjnych – wszyscy pracownicy firmy
Wybrana grupa do objęcia Programem profilaktyki chorób cywilizacyjnych
Edukacja w obszarze chorób układu ruchu – wszyscy pracownicy firmy
Wybrana grupa do diagnostyki w obszarze chorób układu ruchu
3. PLANOWANE DZIAŁANIA ORGANIZACYJNE
- Przygotowanie informacji dla pracowników o programie, materiałach edukacyjnych i możliwości podjęcia działań profilaktycznych w miejscu pracy. Informacja o programie zostanie wysłana do wszystkich pracowników zgodnie z planem przedstawionym poniżej.
- Stworzenie zespołu zaangażowanego w działania edukacyjne i profilaktyczne
Tworzenie zespołu odpowiedzialnego za działania profilaktyczne w firmie może być kluczowe dla zapewnienia skuteczności działań. Oto kilka kroków:
- Wybór członków.
- Zdefiniowanie ról i odpowiedzialności.
- Szkolenie i rozwój.
- Komunikacja i współpraca
- Wybór członków.
-
Wybór realizatora.
Wybór realizatora programu zdrowotnego może mieć istotny wpływ na jego skuteczność i efektywność. Sprawdź kompetencje i doświadczenie potencjalnych realizatorów w obszarze programu zdrowotnego, który chcesz wdrożyć. Upewnij się, że mają odpowiednie kwalifikacje i wiedzę, aby skutecznie realizować inicjatywę. Dobra współpraca z kompetentnym i zaangażowanym podmiotem może przyczynić się do sukcesu inicjatywy i poprawy zdrowia osób nią objętych.
Propozycja wyboru realizatora lub realizatorów:
Lista realizatorów z wybranego województwa:
-
województwo dolnośląskie
WOMP Oddział - Centrum Medyczne Joannitów
ul. Joannitów 10-12
placówka
50-525 Wrocław Tel.: (071) 795 70 27 -
województwo kujawsko-pomorskie
-
województwo lubelskie
-
województwo lubuskie
-
województwo łódzkie
-
województwo małopolskie
-
województwo mazowieckie
-
województwo opolskie
-
województwo podkarpackie
Wojewódzki Ośrodek Medycyny Pracy (WOMP)
ul. Hetmańska 120
placówka
35-310 Rzeszów Tel.: (17) 854 67 43 -
województwo podlaskie
Specjalistyczna Poradnia Ginekologiczno-Położnicza "Synergia" Ewa Nowak
ul. Stołeczna 7 lok. 102-103
placówka
15-879 Białystok
Tel.: (85) 732 35 05 Tel.: 696 077 488"NZOZ "Eskulap" Lekarska Specjalistyczna Spółdzielnia Pracy
ul. Nowy Świat 11c
placówka
15-453 Białystok Tel.: (85) 733 77 33 Tel.: (85) 745 00 37 Tel.: (85) 745 06 65Familijne Centrum Medyczne - Fundacja „Pomóż Im” na rzecz Dzieci z Chorobami Nowotworowymi i Hospicjum dla Dzieci
ul. Mazowiecka 33
placówka
15-369 Białystok
Tel.: (85) 677 70 22 Tel.:663 129 009 -
województwo pomorskie
Copernicus PL, Szpital im. M Kopernika
ul. Nowe Ogrody 1-6
placówka
80-803 Gdańsk Tel.: (58) 764 01 00 -
województwo śląskie
-
województwo świętokrzyskie
Affidea Kielce 2 Pracownia Rezonansu Magnetycznego
ul. Szydłówek Górny 10
placówka
25-411 Kielce
Tel.: (22) 441 11 11 -
województwo warmińsko-mazurskie
-
województwo wielkopolskie
-
województwo zachodniopomorskie
Jeśli chcesz dołączyć do placówek realizujących działania profilaktyczne i edukacyjne, skontaktuj się z nami: biuro@profilaktykapracownika.pl, 515 315 332
-
- Czas trwania programu
- Sposób finansowania
Pamiętaj: Istnieje szereg możliwości finansowania programów profilaktycznych w tym m.in.: zasoby własne, współfinansowanie np. firma dopłaca pracownikowi określoną kwotę do realizacji świadczenia, środki z funduszu socjalnego, programy zewnętrzne i finansowanie zewnętrzne np. programy finansowane ze środków Unii Europejskiej. Poszukaj rozwiązania, które będzie optymalne dla twojej organizacji.
- Koszty związane z realizacją programów
- Materiały edukacyjne – 0 zł
- Organizacja w miejscu pracy – zł
- Szczepienia pneumokoki –
- Diagnostyka Covid-19 –
- Szczepienia KZM –
- Szczepienia wirusa grypy –
- Szczepienia meningokoki –
- Sposób finansowania
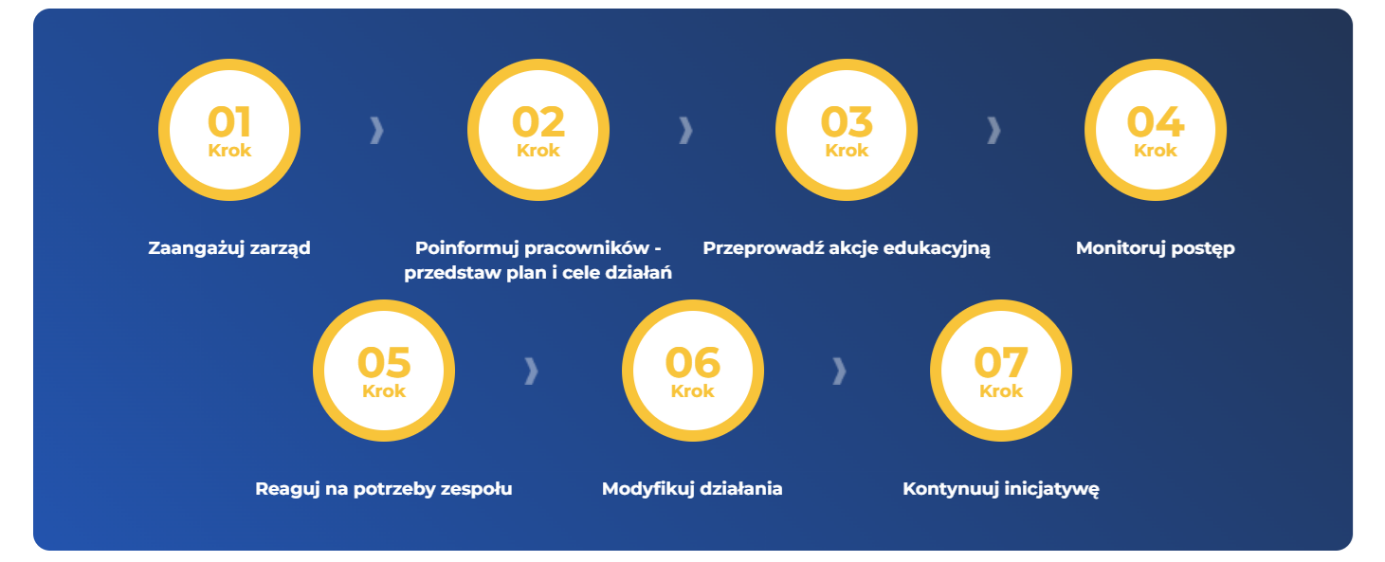
4. ETAPY WDROŻENIA PROGRAMU W MIEJSCU PRACY
Wdrożenie modelowego programu profilaktyki i edukacji w miejscu pracy opartego na priorytetach zdrowotnych Unii Europejskiej oraz strategii ESG to krok w stronę zrównoważonego i zdrowego środowiska pracy. Jest to kluczowy element w strategii świadomego dbania o zdrowie pracowników, zgodnie z zasadą „lepiej zapobiegać niż leczyć”. Pamiętaj, że wprowadzenie programu wiąże się z umożliwieniem pracownikom aktywnego uczestnictwa w kształtowaniu swojego zdrowia. Monitorowanie skuteczności programu, regularna ocena postępów stanowią klucz do utrzymania programu w zgodzie z bieżącymi potrzebami i oczekiwaniami zespołu.
Ze względu na znaczenie edukacji, program będzie skupiał się na podnoszeniu świadomości pracowników na temat korzyści płynących z dbałości o zdrowie oraz dostępnych wsparć. Zrozumienie, że profilaktyka to inwestycja w przyszłość, może zaprocentować chęcią pracowników do aktywnego korzystania z oferowanych działań. Działając profilaktycznie, firma nie tylko dba o dobro pracowników, ale także buduje trwałą strategię zgodną z najnowszymi standardami, co przekłada się na długoterminowy sukces przedsiębiorstwa.
Uwaga praktyczna: Ważne jest odpowiednio wczesne rozpoczęcie prac zgodnie z harmonogramem i monitorowanie postępów. Warto także zapoznać pracowników/ uczestników programu z kluczowymi terminami, np. tworząc krótki przewodnik po programie.
Uwaga praktyczna: Dla skutecznej realizacji programu kluczowe jest zaangażowanie bezpośrednich przełożonych i ich udział w programie – jako przykład.
Etapy wdrożeniowe:
5. OCENA SKUTECZNOŚCI PROGRAMU
Monitorowanie skuteczności wdrażanych programów to bardzo ważny element inicjatywy. Sprawdzenie, czy wprowadzone działania przekładają się na korzyści biznesowe może potwierdzić strategiczną wartość programu.
Regularna ocena postępów i uczestnictwa pracowników to sposób na prowadzenie programu w zgodzie z bieżącymi potrzebami i oczekiwaniami zespołu oraz ich zaspokojenie. Dostrzegaj i doceniaj zaangażowanie pracowników. Wprowadzenie zachęt z podkreśleniem perspektyw korzyści dodatkowo zmotywuje pracowników, pomoże zbudować pozytywny klimat i przyjazną kulturę pracy, jednocześnie zwiększając efektywność zespołu.
Efektywna ocena programu profilaktyki i edukacji w miejscu pracy wymaga zdefiniowania mierników, które odzwierciedlają zarówno aspekty zdrowotne, jak i biznesowe. Mierniki pozwalają na ocenę wpływu programu na zdrowie pracowników i ogólną efektywność organizacji.
Sprawdzenie, czy wprowadzone działania zdrowotne przekładają się na korzyści biznesowe jest kluczowe dla potwierdzenia strategicznej wartości programu. Aby skutecznie ocenić rezultaty inicjatywy istotne jest zdefiniowanie mierników, które odzwierciedlają jego wpływ na zdrowie pracowników i ogólną efektywność.
Oto kilka przykładowych mierników ocen:
Wzrost wiedzy i świadomości
Miernik: Wyniki testów wiedzy przed i po akcjach edukacyjnych, udział w spotkaniach/ warsztatach edukacyjnych.
Znaczenie: Wzrost wiedzy pracowników świadczy o skuteczności działań edukacyjnych, co może przekładać się na bardziej świadome decyzje zdrowotne.
Liczba osób zaszczepionych
Miernik: Procent pracowników zaszczepionych przeciwko określonym chorobom.
Znaczenie: Ocenia skuteczność działań promujących szczepienia, kluczowych dla zapobiegania chorobom zakaźnym w miejscu pracy.
Absencja chorobowa
Miernik: Redukcja liczby dni absencji związanych z chorobami przewlekłymi lub zakaźnymi.
Znaczenie: Mierzenie spadku absencji po wdrożeniu programu dla określenia wpływu inicjatywy na ogólny stan zdrowia pracowników.
Uwaga praktyczna: Na absencję chorobową wpływa szereg zmiennych, w tym także lokalizacja firmy i branża, w jakiej działa, dlatego ocena absencji powinna uwzględniać szereg aspektów. Warto uwzględnić przy ocenie dane publikowane przez ZUS.
Zmiany w stylu życia
Miernik: Procent pracowników uczestniczących w programie wprowadzającym zmiany w diecie, zachęcającym do aktywności fizycznej czy rzucenia palenia.
Znaczenie: Ocena, czy program skutecznie motywuje do zdrowszych wyborów życiowych, co przekłada się na ogólną poprawę zdrowia pracowników.
Stopień uczestnictwa w programie
Miernik: Procent pracowników aktywnie uczestniczących w programie w porównaniu z ogólną liczbą pracowników lub zaplanowaną liczbą pracowników.
Znaczenie: Wysokie uczestnictwo świadczy o zaangażowaniu pracowników w program, co wpływa na jego skuteczność.
Ocena satysfakcji pracowników
Miernik: Ankiety lub badania opinii pracowników dotyczące ich zadowolenia z programu.
Znaczenie: Zadowolenie pracowników jest kluczowe dla trwałego sukcesu programu i motywacji do jego kontynuacji.
Korelacja z wynikami biznesowymi
Miernik: Analiza ewentualnych zmian w wynikach finansowych, produktywności czy zaangażowaniu pracowników.
KONTAKT I WSPARCIE
Masz pytania? Skontaktuj się z Nami
Mail: biuro@profilaktykapracownika.pl
Tel: 515 315 332
Działaj! Powodzenia!
Modelowy Program Profilaktyki i Edukacji to narzędzie stworzone w ramach projektu edukacyjnego Zdrowie Człowiek Profilaktyka. Organizatorzy projektu wspólnie z ekspertami od ponad 10 lat dostarczają gotowe rozwiązania dla samorządów, pracodawców i instytucji w profilaktyce chorób.
Więcej informacji www.ZdrowieCzlowiekProfilaktyka.pl